
こんにちは!救命センターで働く看護師のカメさん(@49_kame)です。
この記事は10分程度で読めます

今回はABCDEアプローチについて紹介するよ。これを覚えれば、焦っていても系統的に患者の重症度・緊急度を評価できるよ!
「どんな人が重症なの?」「急変を防ぐためには、どのような評価をしたら良いの?」そんな不安は、ABCDEアプローチを覚えて解消しましょう。
ABCDEアプローチとは?
ABCDEアプローチとは、主に外傷患者に対してprimary survey を行う際に使用する手法です。
ABCDEアプローチは外傷にしか使えないの?
もちろん、外傷患者以外の評価を行う際にも活用できます。
全ての患者にABCDEアプローチを活用して、急変を未然に防ぎましょう。
生体の酸素の流れ(A:気道、B:呼吸、C:循環)に沿って観察と蘇生の優先順位がまとめられています。Aに異常があれば、必然的にBもCもDも異常を呈しますし、Bに異常があればCとDに異常を呈します。

ABCDEアプローチにより評価を行っている際でも、異常があればすぐに対応します。例えば、A(気道)に異常を認めた場合は速やかに気道確保を行う必要があります。

つまりABCDEアプローチは評価と介入を繰り返すプロセスだね
ABCDEアプローチを使用することにより、重症度と緊急度を評価し、蘇生の必要性を判断することができます。キーワードは「ABCに異常があれば蘇生を要する」です。
ABCDEって何の頭文字?
ABCDEアプローチのABCDEとは、Airway:気道、Breathing:呼吸、Circulation:循環、Disability of CNS:中枢神経障害、Exposure and Environmental control:脱衣と外表・体温の頭文字です。
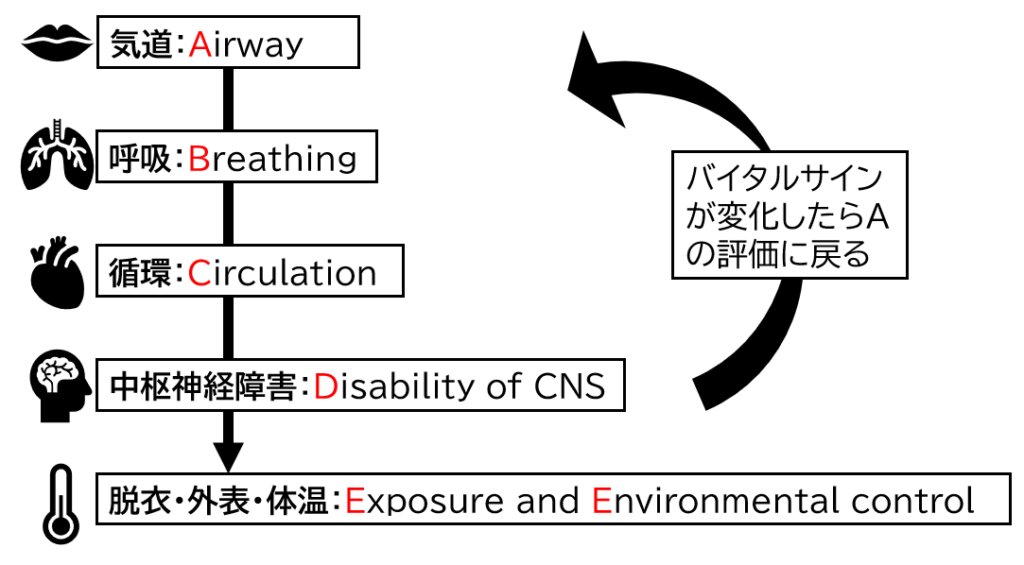
前述しましたが、ABCとは生体における酸素の流れです。酸素は生命に大きな影響を及ぼします。これに加えて生命の維持に影響を及ぼすDEを加えたものがABCDEアプローチです。
ショックの定義でも酸素が重要
ショックは「主要臓器への需要に対する血液供給量低下(酸素供給量低下)」と定義されます。つまりショックとは、酸素が足りずに生命を維持することが困難になった状態です。
ショックについて詳しく知りたい人は下記の記事を参照してください。
ABCDEの「観察ポイント」や「緊急時の対応」を解説
それでは「Airway:気道」、「Breathing:呼吸」、「Circulation:循環」、「Disability of CNS:中枢神経障害」、「Exposure and Environmental control:脱衣と外表・体温」についてそれぞれ、「観察ポイント」や「緊急時の対応」を詳しく解説していきます。

外傷の場合について解説するけど、他の場面でも利用可能だよ。
A:Airway (気道)の観察ポイントと緊急時の対応


気道の異常とは上気道が閉塞して窒息している状態です。そのため、急速に低酸素となり心停止に至ります。気道の異常による心停止であれば、気道を開放するだけで救命が可能です。

生命の維持には酸素が必要であり、気道の評価・蘇生は最も優先順位が高いよ
会話はできる?
会話が可能であれば気道は開通しています。
口腔内は大丈夫?
口腔内に血液がある場合や、嘔吐している場合は気道閉塞のリスクがあります。
身体所見は大丈夫?
呼吸の状態を目で見て、 呼吸の音を聴いて、空気の出入りを感じることにより、気道の開通性を評価しましょう。
いびき様呼吸(舌根沈下)、陥没呼吸、strider(吸気時喘鳴)を認める場合は気道閉塞のリスクがあります。また頸部に腫脹がある場合も、血腫による気道閉塞等を疑う必要があります。
意識障害で発語を確認できない場合は?
意識障害により発語の有無を確認できない場合は、バックバルブマスクにより換気を行い、胸郭の挙上を確認しましょう。胸郭が上がるのであれば気道は開通しています。
「A:気道」に異常があった場合の対応は?
気道の閉塞が疑われたら、下顎挙上法(頸椎保護のため)にて気道を確保しましょう。
吐物や血液でゴロゴロ音が聴こえたら、すぐに患者の身体を横に向けて吸引しましょう。吐物や血液は窒息や誤嚥のリスクがあります。
吸引の際はヤンカーチューブ(大きなサクションチューブ)を使用するのが理想的です。
それでも気道確保できない場合は、気管挿管を行います。外傷の場合は十分に頸部を伸展できない可能性や出血量が多い場合は観血的な気道確保(輪状甲状靭帯切開、穿刺)が選択されます。

外傷の場合は、気道に異常が無いと判断した段階で酸素10lリザーバーを開始するよ
看護のポイントは?
会話にて気道の評価を行う時に、意識レベルも確認しましょう。
気道(A)の評価の際に、氏名や生年月日を確認すると後述する意識(D)の評価を行うことができます。

何気ない会話からAとDを同時に評価しよう!
B:Breathing (呼吸)の観察ポイントと緊急時の対応
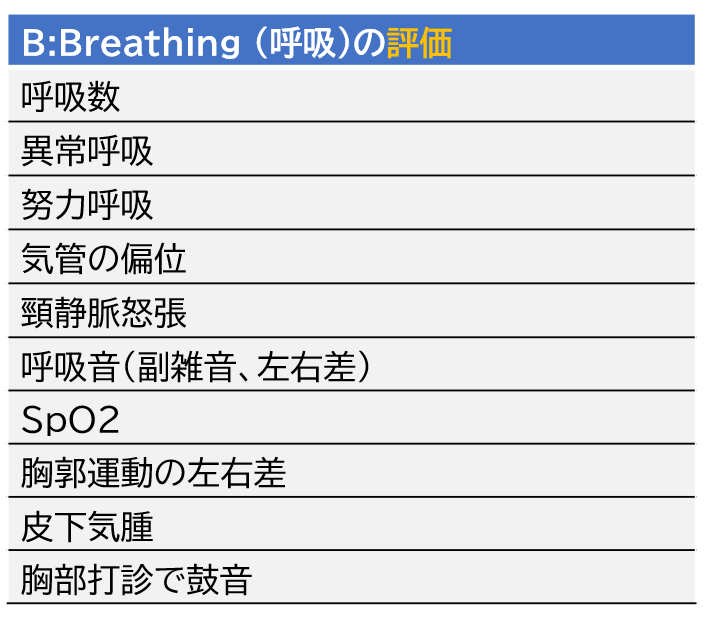

最も緊急性が高い呼吸は、上気道閉塞(Aの異常)に伴う呼吸です。Aが閉塞すると吸気努力が高まり陥没呼吸や奇異呼吸を呈します。Bの評価の際に、そのような呼吸を認めた際はAの評価に戻りましょう。
呼吸の評価を行う際は、SpO2、呼吸回数、身体所見(呼吸様式)のような複数の指標を踏まえた評価が重要となります。1つの指標だけで判断せずに総合的にBの異常を評価していきましょう。
SpO2は大丈夫?
SpO2とは、体内のヘモグロビンと結合した酸素量の割合のことで、経皮的動脈血酸素飽和度と言います。健康な方の SpO2 の基準値は 96 ~ 99%であり、SpO2 が 90%未満は呼吸不全の状態とされます。
Spo2は実際より低く出ることが多い
ショックなどの循環不全で末梢循環を検知できない場合や、貧血や低体温の場合等にSpo2が実際より低く出ることがあるため注意しましょう。
呼吸数は大丈夫?
呼吸数の基準値は16~20回/分です。
呼吸数が11回/分以下、28回/分以上の場合に死亡率が上昇するとの研究結果もあります。
呼吸数はABCDEの評価において最も重要なバイタルサインと言われています。呼吸数は軽視されがちですが、必ず評価するようにしましょう。
呼吸数は敗血症の評価でも有用
敗血症の可能性を簡易的に判断する指標にquickSOFA(qSOFA)と言うものがあります。
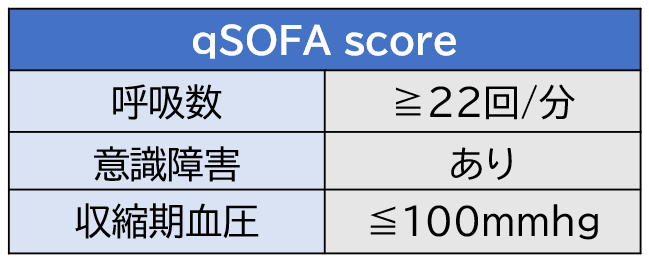
呼吸数はqSOFAの指標の1つでもあります。敗血症やqSOFAについて詳しく知りたい方は下記の記事を参照してください。

急いでいる時は、呼吸が遅いか早いかを評価するだけでも十分だよ
身体所見は大丈夫?
身体所見の観察の基本は「見て(視診)、聞いて(聴診)、触って(触診)、叩く(打診)」です。
「視診」による呼吸の評価
まずは目で見て評価します。上記の呼吸数の評価も視診の1つです。呼吸数を数えて、徐呼吸か頻呼吸かを評価しましょう。
呼吸数を評価したら、次に胸郭挙上の左右差を確認します。換気が出来ていない側は、挙上が弱まります。
また胸部の視診を行う際に、頸部の呼吸補助筋の使用も合わせて評価しましょう。呼吸補助筋を使用した努力呼吸がある場合は、呼吸に介入が必要です。

胸郭挙上に左右差がある場合は、片肺挿管の可能性もあるね。また緊張性気胸の場合は片方が盛り上がることがあるよ。
緊張性気胸では聴診よりも「視診・触診とバイタルサイン」
緊張性気胸の評価では後述の、呼吸音の左右差が有名ですが、呼吸音の左右差が出現するのは3割程度と言われています。
そのため、視診(患側の胸部の膨隆・胸郭運動の低下)や触診(皮下気腫)、バイタルサイン(Spo2低下、血圧低下)が有用な所見となります。

頸静脈怒張も、ショックだと出ないから注意が必要だよ。
「聴診」による呼吸の評価
聴診では呼吸音の左右差を確認します。呼吸音を確認する際には左右腋窩の2点のみの聴診を行います。
左右差がある場合は緊張性気胸が疑われます。

救急外来だと、うるさくて聴診どころじゃないことも多いけどね
「触診」による呼吸の評価
両手を使って前胸部と側胸部を包むように触診します。触診では圧痛、動揺、変形、皮下気腫の有無を確認しましょう。
皮下気腫の有無は「握雪感(あくせつかん)」の有無で確認します。雪を握ったような、クシュクシュという感触が特徴的です。
皮下気腫とは?
皮下組織内に空気が溜まってしまった状態です。皮下気腫を認める場合には気胸が強く疑われます。

触診をする際には損傷の少なそうな場所を優しく触るようにしてね。
「打診」による呼吸の評価
打診では鼓音と濁音の有無を評価しましょう。鼓音があれば空気、濁音があれば血液等の液体の存在が示唆されます。
B:呼吸に異常があった場合の対応は?
Bの評価では、このまま自発呼吸で大丈夫かどうかを判断しましょう。自発呼吸に問題がありそうであれば、補助換気を行います。呼吸不全も挿管の適応ですので、Bの異常では挿管も考慮されます。
フレイルチェストを認めた場合(視診で胸郭の奇異運動)にも、酸素化が悪い場合には内固定として気管挿管を行うことがあります。

フレイルチェストでは、酸素化に問題が無ければバストバンドにより外固定をするよ。また痛みによる呼吸抑制を防ぐために、疼痛管理も忘れずにね。
また、緊張性気胸が疑われる場合は緊急で胸腔穿刺・胸腔ドレナージが選択されます。
外傷の呼吸評価の際に注意すべきTAF3X
外傷患者の呼吸状態を評価する際には、下記の超致死的な胸部外傷の可能性を念頭に置く必要があります。外傷における超致死的胸部外傷の頭文字を取ったTAF3Xを覚えておきましょう。

背部の開放性気胸に注意
背部の開放創に注意しましょう。背部の創傷によ開放性気胸を生じている可能性があります。背部の創傷は見逃しやすいため入念にチェックしましょう。

開放性気胸を見逃すと、陰圧の胸腔内に空気が引き込まれた状態が続いて肺を広げることが難しくなるから、呼吸状態が悪化するよ。
看護のポイントは?
呼吸数は意識的に変えることができます。そのため、患者さんに気づかれないように測定しましょう。
呼吸数を測定しながら、同時に胸郭の挙上、左右差、努力様呼吸の有無を探すのがコツです。
C:Circulation (循環)の観察ポイントと緊急時の対応
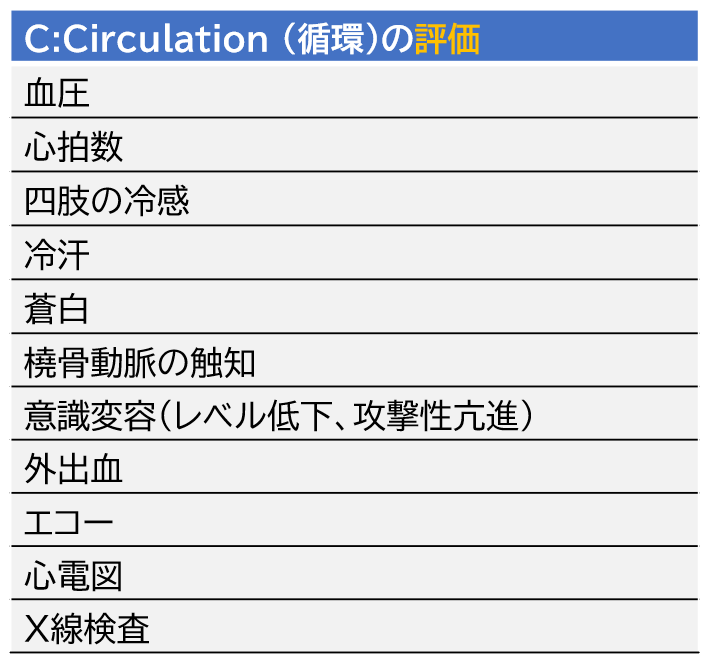

循環評価の中心はショックの有無を判断することです。様々な指標を駆使して、ショックを早期に認識することが救命に繋がります。

ショックが無いかを評価する癖をつけよう!
ショックとは?
繰り返しになりますが、循環評価で最も重要なことはショックの有無を評価することです。
ショックは「主要臓器への需要に対する血液供給量低下(酸素供給量低下)」と定義されています。つまり、単に血圧が低下した状態がショックではありません。臓器や組織への循環不全により酸素の需要と供給のバランスが崩れた状態がショックの病態です。酸素の不足が細胞レベルで生じることにより生命維持が困難となります。
ショックは主に4つに分類することができます。「➀循環血液量減少性ショック」「②心原性ショック:心機能の異常」「③血液分布異常性ショック:末梢血管抵抗の異常」「④閉塞性ショック:血管通過の異常」の4つです。
ショックについては下記の記事で詳しく解説しています。興味のある方は参照してください。
外傷におけるショックのほとんどが「循環血液量減少性ショック」
外傷におけるショックの9割は循環血液量減少性ショック(出血性ショック)と言われています。
出血性ショックの主な原因は胸腔内・腹腔内出血、後腹膜出血、長管骨骨折外出血です。

外傷では出血による循環血液量減少性ショックに加えて、緊張性気胸・心タンポナーデによる閉塞性ショック、脊髄損傷による神経原生ショック(血液分布異常性ショック)があるよ。覚えておいてね。
血圧は大丈夫?
一般的には収縮期血圧90mmhg以下でショックを疑います(90mmhgには根拠が少ないみたいです)。
しかし血圧が下がるのは代償機能が破綻した後です(ショックの初期は自らのカテコラミンで循環機能を代償)。そのため血圧が下がる前に対処する必要があります。

そこで重要になるのが下記で解説する脈拍と身体所見だよ
普段の血圧を確認
もともと収縮期血圧が100mmhgの人の、血圧90mmhgは当然ショックではありません。
普段の収縮期血圧より30mmhg以下の低下があった際にショックを疑うことが推奨されています。
脈拍は大丈夫?
最大心拍数は、一般的に「220-年齢」と言われています(60歳なら、最大心拍数は180)。
頻脈がある場合には、出血や脱水、不整脈の可能性があります。

でも、緊張や疼痛でも頻脈になることはあるから、総合的な評価が重要だね
ショックインデックスとは?
60歳の男性の心拍数120/分が問題無いかというと、それは血圧や身体評価の結果次第です。
大量出血の予測として、ショックインデックス(shock index:SI)と言うものがあります。これは心拍数÷血圧で算出されます。SIが1以上であればショックの可能性があります。
例えば、心拍数120回、収縮期血圧100mmhgだと、SIは1.2になるのでショックの可能性があります。
ほんとに頻脈じゃない?
通常であれば頻脈を呈する状態であっても、下記のような場合に頻脈にならないことがあります。心拍数だけをみて安心しないようにしましょう。

身体所見は大丈夫?
ショックは「皮膚、脈、意識レベル」などの所見からも判断することができます。ショックの所見をまとめためたものが下記のショックの5Pです。

これらの項目を使用すれば、短時間でショックの有無を評価をすることができます。

ショックの5Pに該当していないか、目を光らせておこう。
また、ショックを察知するための指標としてSHOCKも有名です。SHOCKとは下記の言葉の頭文字を取ったものです。
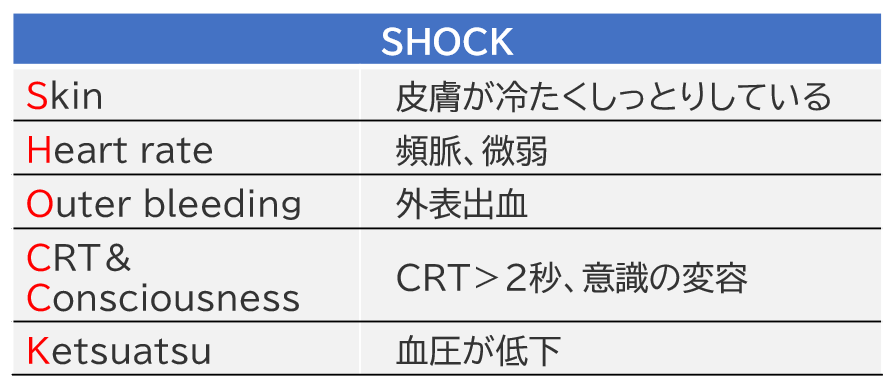
SHOCKにはバイタルサインも含まれていますが、ショックの5Pと同様に短時間でショックの可能性を評価できます。
「ショックの5P」や「SHOCK」の中にもありますが、循環評価における身体所見で最も重要なポイントは皮膚所見とCRTです。
皮膚所見は冷感や冷汗、リベドの有無です。リベドとは網状皮斑(livedo reticularis)のことで循環不全で生じます。四肢に紫色の網状の皮疹が出ます。
CRTとは毛細血管再充満時間(capillary refill time)のことです。指の先を5秒間押して、圧迫をやめてから3秒以上しても赤みが戻らなければ循環不全の可能性を考えます。
クールタキを見つけたらショックの可能性
救急外来では「クールタキ」の患者に遭遇したらショックを疑います。
クールタキとはcoolとtachycardiaのことです。つまり冷たくて頻脈がある患者はショックを疑います。

血圧が下がって無くてもクールタキを見かけたら注意しよう!
ショックを認識するためには乳酸値も有用
循環不全の指標として、乳酸値の評価も有用です。乳酸値が2.5mmol/l以上だとショックの可能性があります。

乳酸値が高くなる原因の1つに組織への循環不全による低酸素血症があるよ。ショックの定義に当てはまるね。
C:循環に異常がある時の対応は?
ショックの一般的な対応についてはFIXーCが推奨されています。
FIXCとは下記の頭文字を取ったものです。


緊急時は頭が真っ白になるから、上記のような頭文字で覚えておくのが効果的だよ。
一般的なショックの対応については、下記の記事にまとめているので興味のある方は参照してください。
それでは外傷におけるショックの場合についても考えてみたいと思います。外傷におけるCの異常は、ほとんどが循環血液量減少性ショックです。そのため、出血への対応が中心となります。
出血性ショックであれば、18Gか20Gの静脈路を確保して温かい外液を投与します。輸液に反応(血圧が上がる)が無ければ、輸血を行います。

外傷の血圧管理では近年permissive hypotension(低血圧を許容した循環管理)が推奨されているから、無理して血圧を100mmhg以上にする必要は無いよ。
外表面に出血がある場合は圧迫止血を行います。外表面に動脈性の出血があればターニケットを使用して止血します。また体内の動脈性の出血には、塞栓術や手術にて止血を行います。
外傷の循環評価で注意すべき「MAP」
外傷の循環評価(出血源の検索)ではMAPを探すことが重要です。MAPとは下記の頭文字を取ったものです。
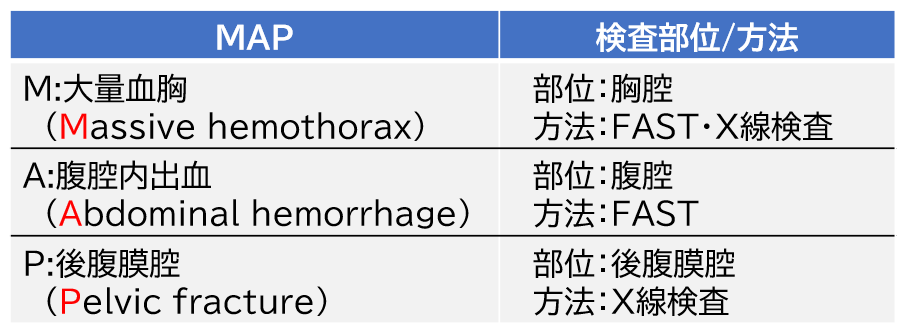
MAPは胸部X線、FAST(focused assessment with Sonography for trauma)、骨盤X線にて探します。
看護のポイントは?
循環不全は様々な指標をもとに総合的に判断します。そして、指標のほとんどがバイタルサインと身体所見です。バイタルサインを測定しながら、「見て、触って」ショックの所見を探しましょう。

ショックの評価には普段の血圧や、内服歴の情報が重要となるよ!病歴聴取も同時に実施しよう。
当然ですが、循環不全が進行してCPAに移行した場合が迅速に心肺蘇生を行う必要があります。詳しく知りたい方は下記を参照してください。
D:Disability of CNS (中枢神経障害)の観察ポイントと緊急時の対応

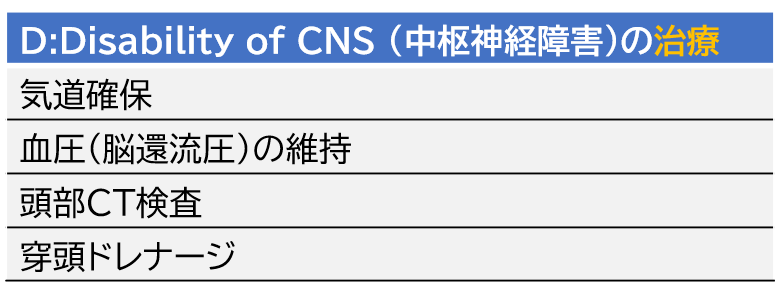
中枢神経の障害は、脳出血や脳梗塞など頭蓋内病変による障害と、循環不全等により二次的に脳損傷をきたすものがあります。
つまり、A:気道、B:呼吸、C:循環のどこかに異常がある場合は、二次的に中枢神経が障害される可能性があります。D:意識に異常がある際は、ABCの異常も再検討しましょう。

頭蓋内病変がきっかけでABCに異常が出る場合もあるよ。
一次的脳損傷と二次的脳損傷とは?
頭部外傷では「一次的脳損傷」と「二次的脳損傷」があります。
一次的脳損傷は、受傷時に脳組織が受ける器質的障害です。
二次的脳損傷は、経時的に全身または頭蓋内の要因が悪化すること二次的に加わる脳損傷です。
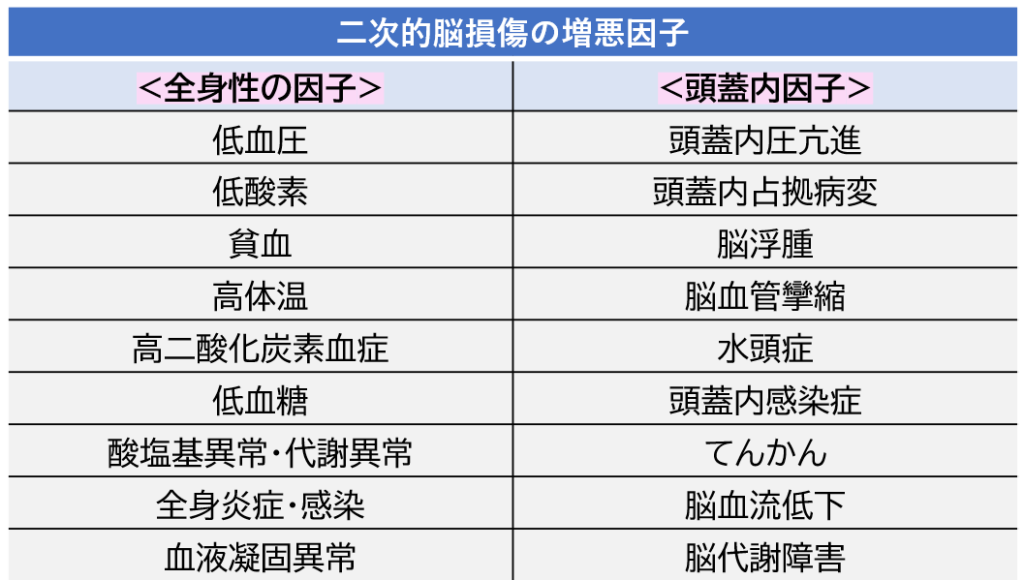
一次的脳損傷は受傷時の衝撃の大きさによって損傷の程度が決まります。二次的脳損傷は一次的脳損傷に増悪因子が加わることで脳損傷が進行します。
二次的脳損傷を引き起こす増悪因子には以下のようなものがあります。
意識レベルは大丈夫?
意識レベルはGCS(glasgow coma scale)を使用します。
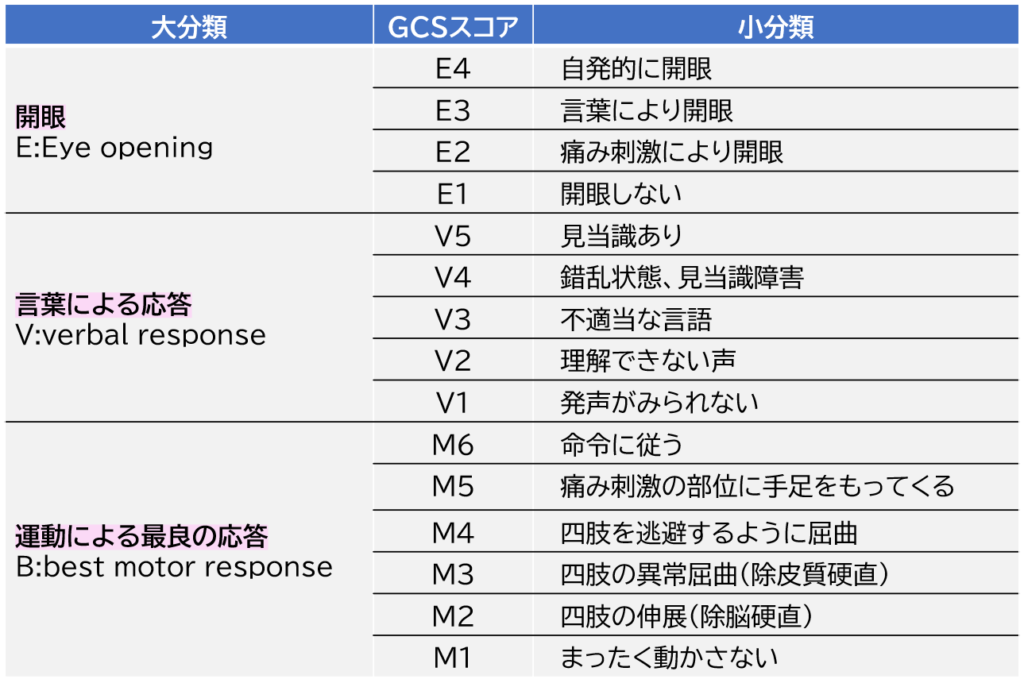
GCSは切迫するD(下記参照)の評価項目の1つです。

豆知識:comaは昏睡って意味だよ
JCSも有用

JCS(Japan coma scale)は救急隊も使用しており、救急外来では救急隊から情報収集する際に必要となります。

JCSⅠ-1:「なんとなくはっきりしない」が便利だよね。GCS4/5/6だけど、なんかボーっとしてるなって時に良く使ってるよ。
身体所見は?
Dの評価で観察すべき身体所見は、意識レベルの評価に加えて、瞳孔所見、麻痺の有無です。
外傷における「切迫するD」とは?
外傷の重症度評価では切迫するDを見つけることが重要となります。
切迫するDとは脳ヘルニア徴候のことです。切迫するDは以下の項目から判断します。

切迫するDを認めた場合は気管挿管が考慮されます。また、Secondary surveyの最初にCT撮影を行います。
外傷におけるprimary surveyとsecondary surveyについては下記の記事で詳しく解説しています。興味のある方は参照してください。
看護のポイントは?
「D:意識」の評価は、「A:気道」の評価を行う際に同時に行うことがおすすめです。
また、意識レベルの確認では「名前、日付、場所等」の質問を行いますが、答えられて当然の内容だけに「ばかにされている」と思う人もいます。そのため唐突に確認するのでは無く、「これから診察のための質問をさせてください」などの前置きを行う配慮が重要です。

医療者の普通は、一般人にとって普通ではないという認識を持つことが重要だよ。
E:Exposure and Environmental control (脱衣と外表・体温)の観察ポイントと緊急時の対応


急変時は必要に応じて衣服を取り除いて、外表面の観察を行うとともに、保温を行い低体温の予防に努めます。
体温は大丈夫?
体温の急激な低下は凝固障害や不整脈を引き起こします。また、高体温の場合は感染症や熱中症などが示唆されます。

重症の感染症の場合は低体温を呈することがあるから注意しよう。
外表面は大丈夫?
「C:循環」の解説の際に触れましたが、外表面の出血を確認することが重要です。出血を制御しないと全身状態は改善しません。
また、背部や四肢などの目立たない部位の観察も入念に行ってください。例えば背部の褥瘡を原因として敗血症を引き起こしている場合などもあります。
外傷死の3徴とは?
特に外傷においては体温管理が重要です。それは前述の通り、低体温が凝固障害を引き起こすことにより止血が困難となるためです。
低体温は外傷死の3徴候の1つです。外傷死の3徴候とは、外傷において予後不良の原因となる「低体温」「代謝性アシドーシス」「凝固障害」のことです。これら3つの因子は相互に関係しています。

看護のポイントは?
体温は病態を把握する上で重要となるため、急変時にも注意して観察するようにしましょう。

体温は軽視されちゃうけど重要な指標だよ。今の体温を測るのはもちろんだけど、入院中の場合は、前回測定した体温も確認するようにしよう。
また環境調整も重要なポイントです。毛布による保温や室温の調整を行いましょう。救急外来では、全身観察のため患者を脱衣することが多くあります。脱衣をすると体温は急激に失われます。さらに蘇生とは直接関係ありませんが、プライバシーの保護も重要なポイントです。

看護師は急変時でも、視野を狭めずに俯瞰的に状況を捉えて、環境をコントロールする必要があるよ。
まとめ

ABCDEアプローチでは、生体の酸素の流れ(ABC)に沿って観察します。そのためAに異常があれば、必然的にBもCもDも異常を呈しますし、Bに異常があればCとDに異常を呈します。
またABCDEアプローチにより評価をしている際でも、例えば、Aに異常を認めた場合は速やかに蘇生処置を行う必要があります。

ABCDEアプローチは、観察と介入を繰り返しながら蘇生を行う方法だと言えるね!






















コメント