Last Updated on 2023年6月22日 by カメさん

こんにちは!救命センターで働く看護師のカメさん(@49_kame)です。

今回はACLSの概要について解説するよ。
急変対応は目の前の慌ただしさに惑わされず、アルゴリズムに沿って系統的に対応することが求められます。逆に言えば、アルゴリズムさえ覚えていれば行動できるということです。
ACLSのアルゴリズムは医師も看護師も同じであり、共通言語です。暗記しちゃいましょう。
BLS・ACLSとは?
BLSとは?
- BLSとは、Basic Life Supportの略称で、心肺停止または呼吸停止に対する一次救命処置のこと。
- 専門的な器具や薬品などを使う必要のないBLSは、正しい知識と適切な処置の仕方さえ知っていれば誰でも行うことができます。
引用:日本ACLS協会ガイド
ACLSとは?
- ACLSとは、Advanced Cardiovascular Life Supportの略称で二次心肺蘇生法のこと。一般的に二次救命処置とも呼ばれます。
- 病院等医療施設において医師を含む医療従事者のチームによって行われる心肺蘇生法であり、基本のCPR(気道確保・人工呼吸・心臓マッサージ)と共に、気管挿管などの確実な気道確保と高濃度酸素投与、電気的除細動、静脈路確保と薬物投与を主体とした手技によりなされる高度な処置です。
引用:日本ACLS協会ガイド
一次救命処置(BLS)で心拍再開が得られない場合は、二次救命処置(ACLS)が必要になります。今回はBLS後のACLSについて説明します。
すでにCPRが開始されている状況として考えてください。

医療現場では看護師がBLSを開始して、医師が到着したらACLSを開始するのが一般的だね。
ACLSのアルゴリズム
以下のアルゴリズムに沿って解説していきます。
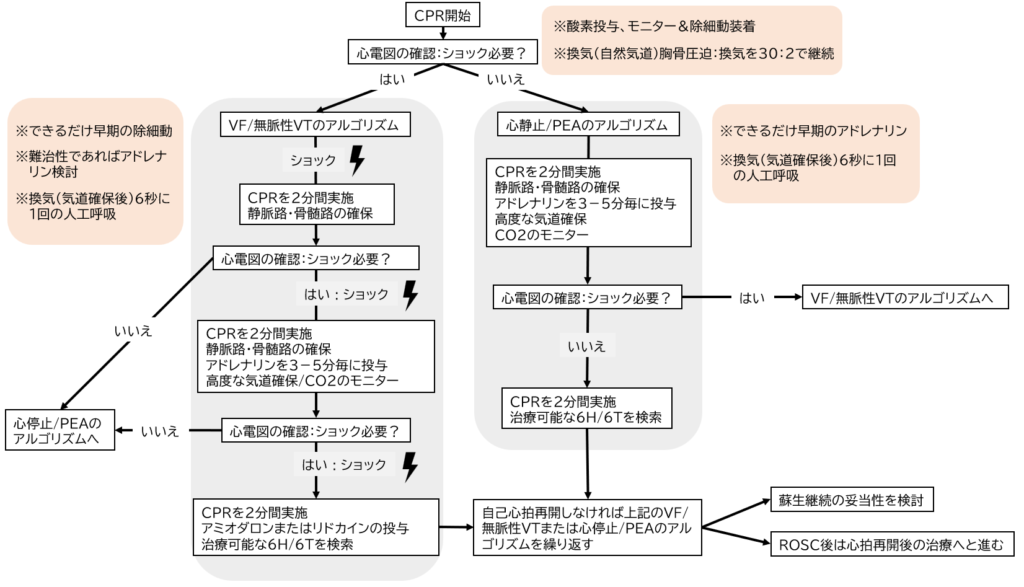
上記のアルゴリズムと同様に以下のようなアルゴリズムの図も使いやすいの参考にしてください。
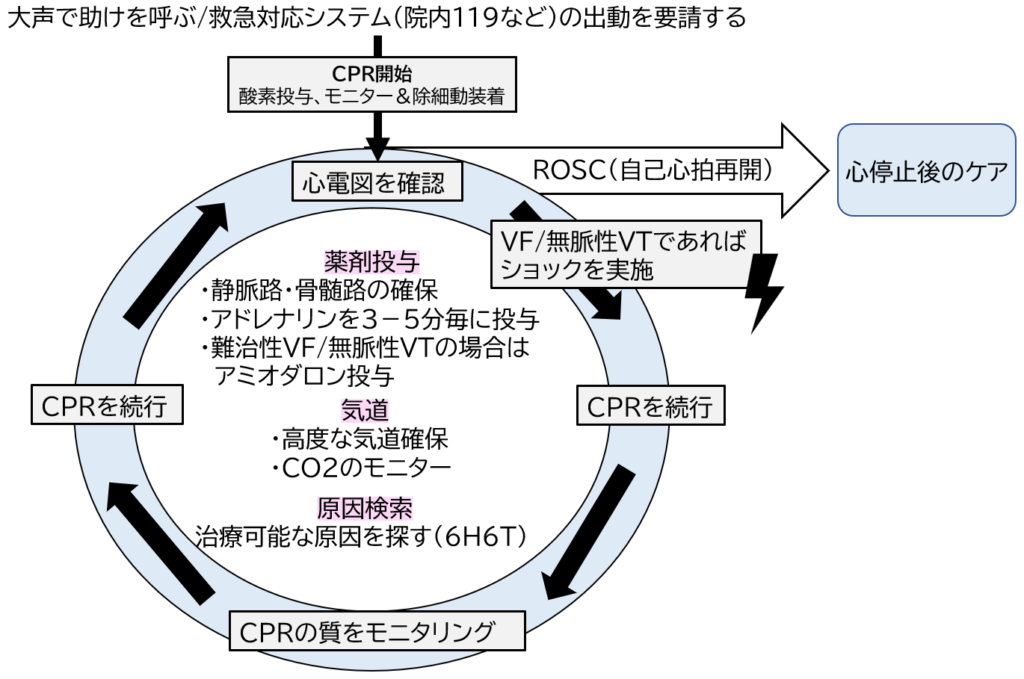
BLSからACLSへの移行

ACLS開始時に①酸素の投与(BVMに酸素チューブを接続)、②モニター装着、③使い捨て除細動パッドの装着を確認してください。
モニター装着ができたら心電図の波形を確認してください。VF/無脈性VTと心静止/PEAでは対応するアルゴリズムが異なるので注意してください。
- 急変の時は焦ってモニターを貼り忘れることが多いよ。治療方針を決めるために最も重要だから、モニターを貼ることを忘れないようにしよう。
- BLSで使っていたBVMに酸素チューブが繋がっていないことが良くあるから注意してね。
VF/無脈性VTのアルゴリズム
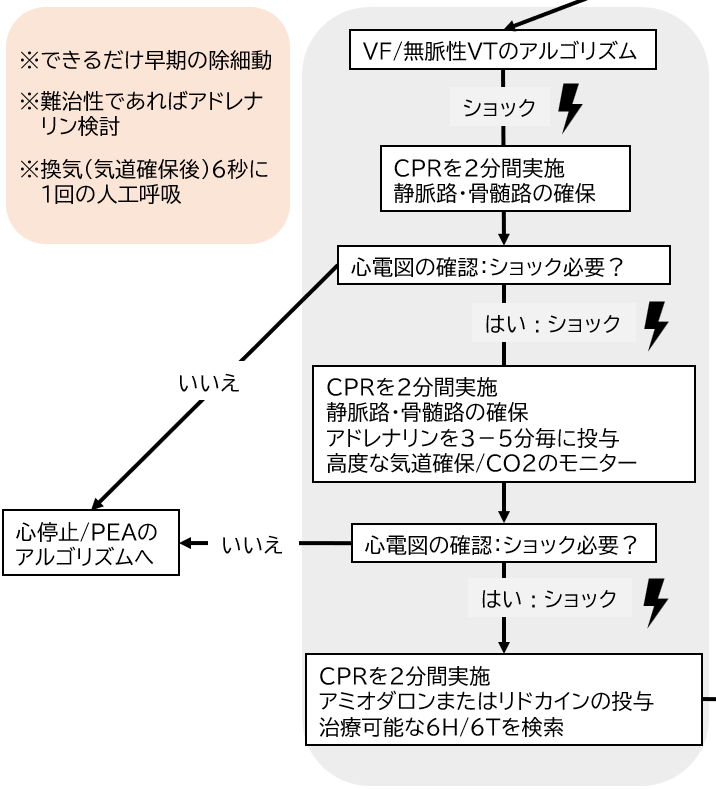
VF/無脈性VTであれば出来るだけ早期に除細動を行うことが推奨されています。
また、難治性(治療に抵抗性がある)のVF/VTと判断した段階でアドレナリン1mg/1mlを経静脈投与します。アドレナリンは3-5分毎に投与してください。
難治性のVF/VTの場合はアミオダロンを投与します。アミオダロンの投与間隔は5分毎です。アミオダロンは初回投与が300mg(150mg/3mlを2A)。追加投与は150mgです。
- 除細動をかけたら心電図の確認を行わず、直ぐにCPRを再開してください。心電図の確認は除細動から2分後です。
- アミオダロンは初回投与では300mg/6ml(150mg/3mlを2A)と5%ブドウ糖20mlの合計26mlにて投与します。そのため50mlのシリンジを使用して用意します。また追加投与では150mg/3mlと5%ブドウ糖10mlの合計13mlにて投与します。そのため20mlのシリンジを使用して用意します。準備するシリンジはロック付きが理想です。

アミオダロンを用意する時に、すごい泡立つから慎重にね。
心静止/PEAのアルゴリズム

心静止/PEAであればルートの確保ができた段階でアドレナリン1mgを経静脈投与を行います。
- アドレナリン1mgはROSCするまで3~5分毎に繰り返し投与します。心電図確認のタイマーとアドレナリン用のタイマーの2つを用意することが推奨されていますが、私の職場では、アドレナリンを4分毎の投与として、1つのタイマーで対応しています。
除細動についても確認!
除細動には二相性と単相性があります。各除細動の推奨エネルギーは以下の通りです。

- 除細動には業者が推奨するエネルギー量があります。しかし分からない場合は150~200Jでショックをかけましょう。
- 私が働いている職場の除細動では初回の推奨エネルギー量は150Jです。
単相性・二相性とは?
単相性電流の除細動では2つの電極の間を一方向に流れます。二相性電流の除細動では、ショック波形の途中で電流の向きが反転します。二相性の除細動の方が必要とするエネルギーが少なく、かつ自己心拍再開(ROSC)率が高いことが報告されています。

ほとんどの除細動が二相性だよ。自分の施設の除細動を一応確認しておこう。
ACLSで使用する薬剤を解説!
ACLSの際に使用する薬剤はアドレナリンとアミオダロンです。
投与間隔と投与量は以下の通りです。

- アドレナリン1mgはアドレナリン注0.1%シリンジという薬剤を使用している施設が多いです。すでにシリンジの形で包装されている便利な薬剤のためアンプルを吸う必要がありません。
- アミオダロンの初回投与は300mgであり、ブドウ糖20mlに混注して静脈内へ投与します。アミオダロンは1A150mg(3ml)であり、初回投与量はアミオダロン6ml、ブドウ糖20mlの計26ml必要になります。そのため、薬剤を用意する際は30mlシリンジもしくは50mlシリンジで用意するようにしましょう。

緊急薬剤は必ずロックシリンジで用意しよう
ECMOを用いた蘇生(ECPR)について
ECPRとは?
- Extracorporeal Cardiopulmonary Resuscitationの略
- 人工心肺装置(ECMO)を用いた体外循環式心肺蘇生
- 準備が多く、導入までに医師、看護師、放射線技師、臨床工学技士など多くの人手を要するため早期の判断が必要となる
ECPRの適応と除外基準は以下の通りです。
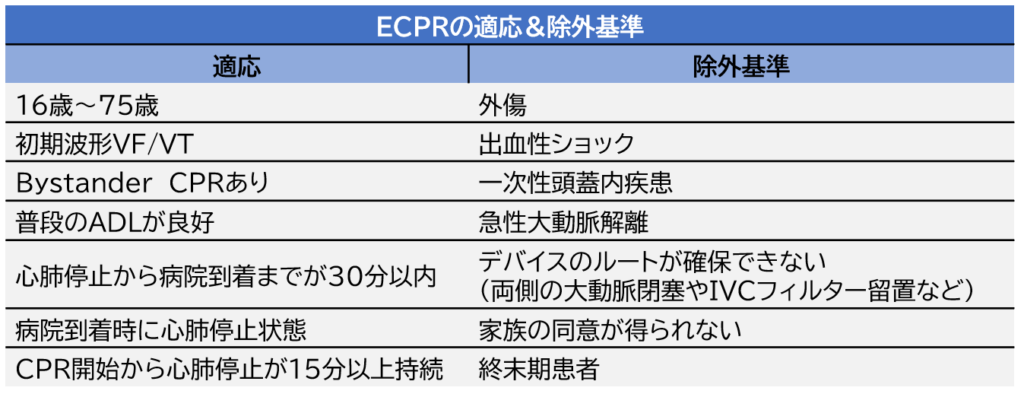
- 上記の適応と除外基準は一例です。医師の判断や患者背景によっても異なります。
- 当然16歳以下や75歳以上でも救命の可能性を考えてECPRを行うこともありますし、初期波形がPEAであっても先ほどの6H6Tがおおよそ特定でき除外基準にも当てはまらない場合はECPRを行うこともあります。また除外基準でも外傷患者へのECPRは医師によって考えが異なります。
- 大切なことは、ECPRの可能性を医師や看護師、臨床工学技士、放射線技師などECPRに関わる多職種で協議することです。救命においては、みんなが同じ方向を向くことが一番重要です。
治療可能な6H6Tとは?
PEAでは原因として6H6Tを鑑別に挙げることが推奨されています。つまりPEAの際には6H6Tを探し出して治療する必要があります。
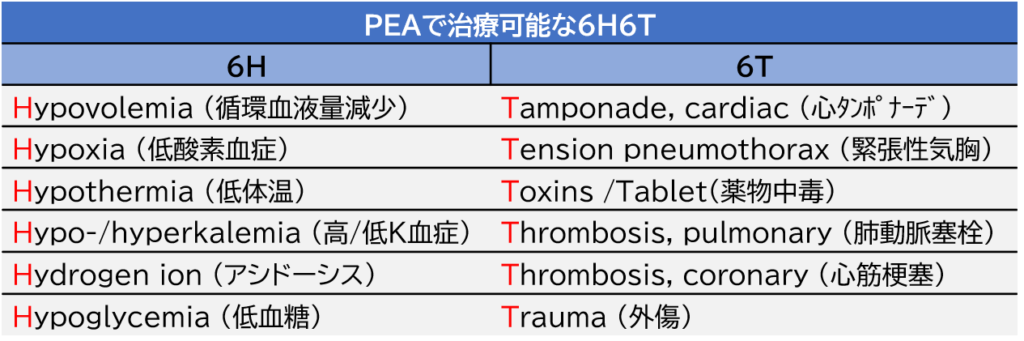

6H6Tのどれかの原因を取り除かないと蘇生はできないよ。
- 出血性ショックが原因であれば、止血・輸血が必要です
- 低酸素血症が原因であれば酸素化の改善が必要です。
心拍再開(ROSC)後についても解説!
今回はACLSに加えて、心拍再開(ROSC)後の対応についても解説します。
ROSCの確認はどうやってするの?
ROSCとは1分以上の心拍再開のことです。
ROSCを判断するための確認事項は以下の通りです。

- ROSCを適切に判断することも重要だけど、看護師としてはROSC後の対応が重要です。ROSC後の検査・処置内容は下記を参照してください。
ROSC後は何をしたら良い?
ROSCで安心せずに迅速に次の対応を取ることが重要です。
ROSC後の処置を下記に示します。
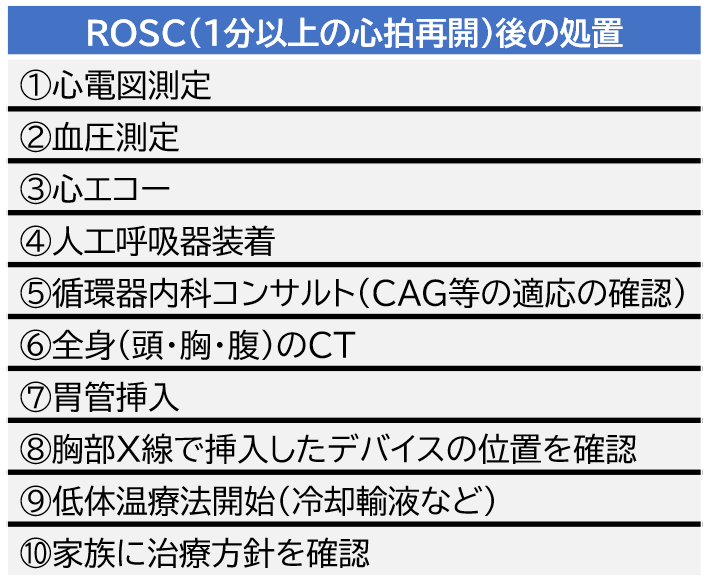
- まずは上記の①~④を迅速に手配しましょう。全部自分で用意しようとせずに、医師も含めたチームメンバーに依頼しながら行動しましょう。
- また喧噪の中だと⑩の家族に治療方針を確認することを忘れて治療が進むことがあるので注意してください。

急変の場だと、全体を俯瞰している看護師にできることは沢山あるよ。
ROSC後の治療にはどんなものがあるの?
ROSC後は良好なバイタルサインでないことがほとんどです。
以下に「血圧が低い場合」「徐脈の場合」「QT延長の場合」の3つの例を紹介します。
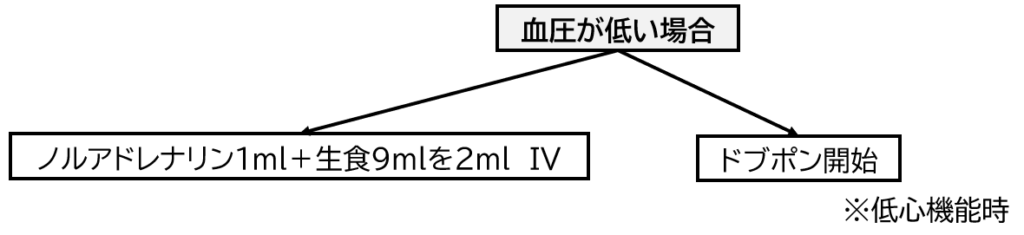
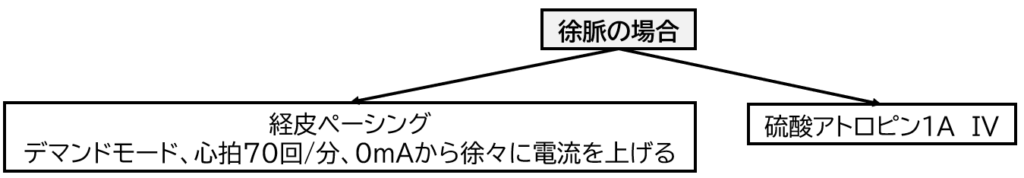
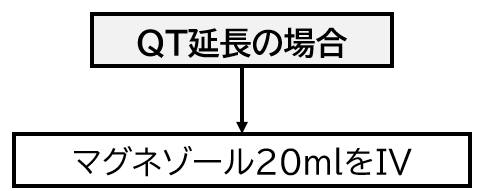
- ROSC後の治療には他にも低体温療法や心臓カテーテル治療などがあります。
- ROSC後の治療は患者の方針や状態により異なります。
- ROSC後の治療は、ある程度のパターンは決まっています(医師や施設により異なりますが)。

心肺停止に関する急変対応を想定する際はROSC後の治療のも視野に入れて想定しよう。
まとめ

急変、特に心肺停止の状況は慌ただしくて何が起こっているか分からないと思います。しかし、ほとんどの場合でACLSのアルゴリズムをベースとして治療が行われています。
看護師には冷静に状況を把握し、先を読みながら環境を調整していくことが求められます。
一つ一つの手技はもちろんですが、常に全体像を把握しながら行動するようにしましょう。
















コメント