Last Updated on 2023年7月13日 by カメさん

こんにちは!看護師のカメさん(@49_kame)です。
この記事は10分程度で読めます。

今回は救急・急変看護を学ぶ上で押さえておくべき知識をまとめました。
救急・急変時の看護師の役割は多岐に渡ります。その役割を発揮するためには、診療に関する基本的な知識が必要です。そのため今回は診療に関する知識を中心に、救急・急変時に看護師として必要な知識をまとめました。
「急変対応について学びたい人」「病棟での急変対応に不安がある人」「これから救急外来に勤務する人」「救急外来に勤務している人」にとって、お勧めの内容になっています。是非参照してください。
救急・急変における看護師の役割は?
まずは、救急・急変時の看護師の役割について考えたいと思います。
救急・急変時の看護師の役割は2つあり
- 診療環境を整える
- 診療の補助
- 異常の早期発見、早期対応
です。

これは救命に焦点を当てたもので、もちろん患者・家族の意思決定支援など多岐に渡るよ
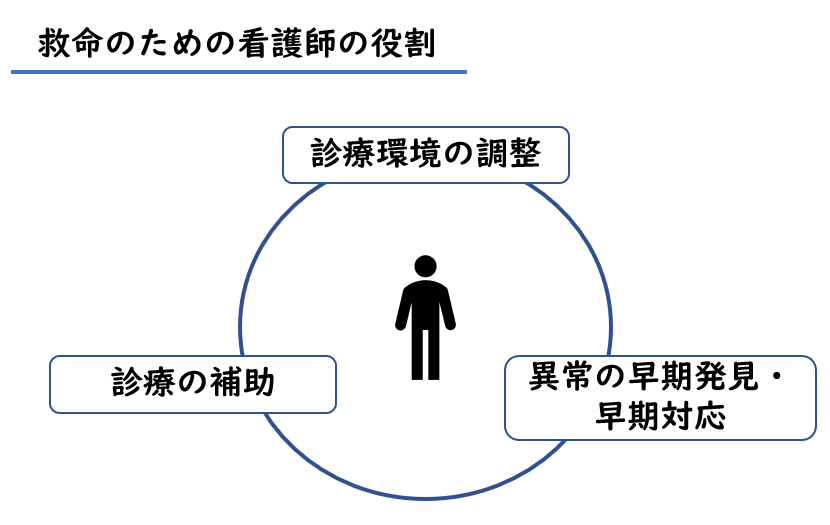
患者の命を救うためには、異常を早期に発見し、迅速に診療に繋げるとともに、最適な診療環境を整えることが不可欠です。これらは医療チームにおける看護師の重要な役割です。
これら役割発揮のためにも、救急・急変時診療に関する正しい知識を身につけましょう。
心肺蘇生法(ACLS)
まずは心肺停止患者への対応です。基本中の基本ですが、とても重要なので、おさらいしておきましょう。
心肺停止患者(呼吸停止患者)を見つけたら、一次救命処置(BLS)を行い、BLSで心拍再開が得られない場合は、二次救命処置(ACLS)が必要になります。
今回は、ACLSを中心に説明します。
BLSとは、専門的な器具や薬品などを使う必要のない誰でも行うことができる心肺蘇生法のこと。
ACLSとは、病院等医療施設において医師を含む医療従事者のチームによって行われる心肺蘇生法のこと。
BLSとACLSでは、アルゴリズムを覚えることが何よりも重要です。アルゴリズムは医師も看護師も同じなので、覚えてしまいましょう。
下記がACLSのアルゴリズムです。
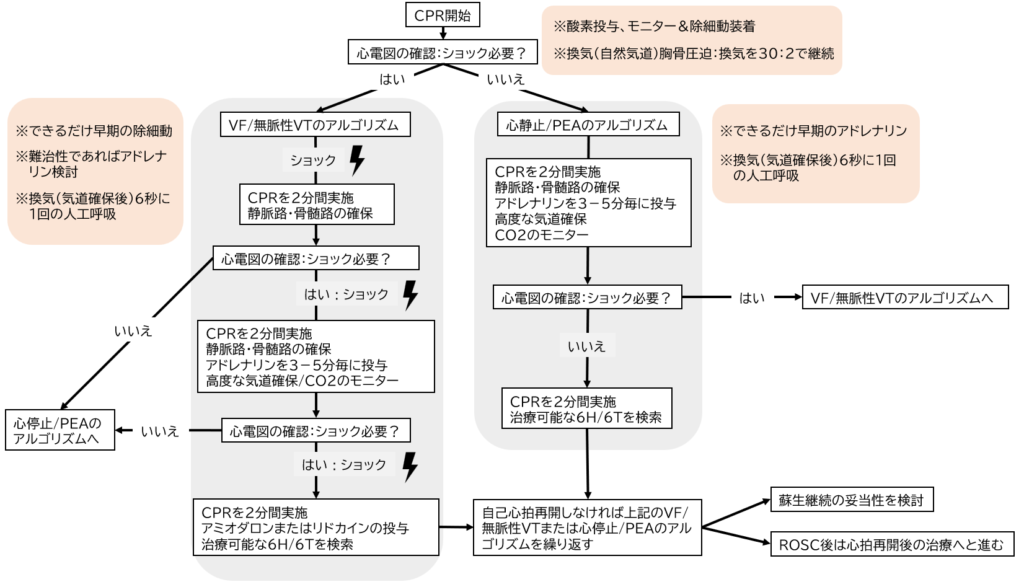
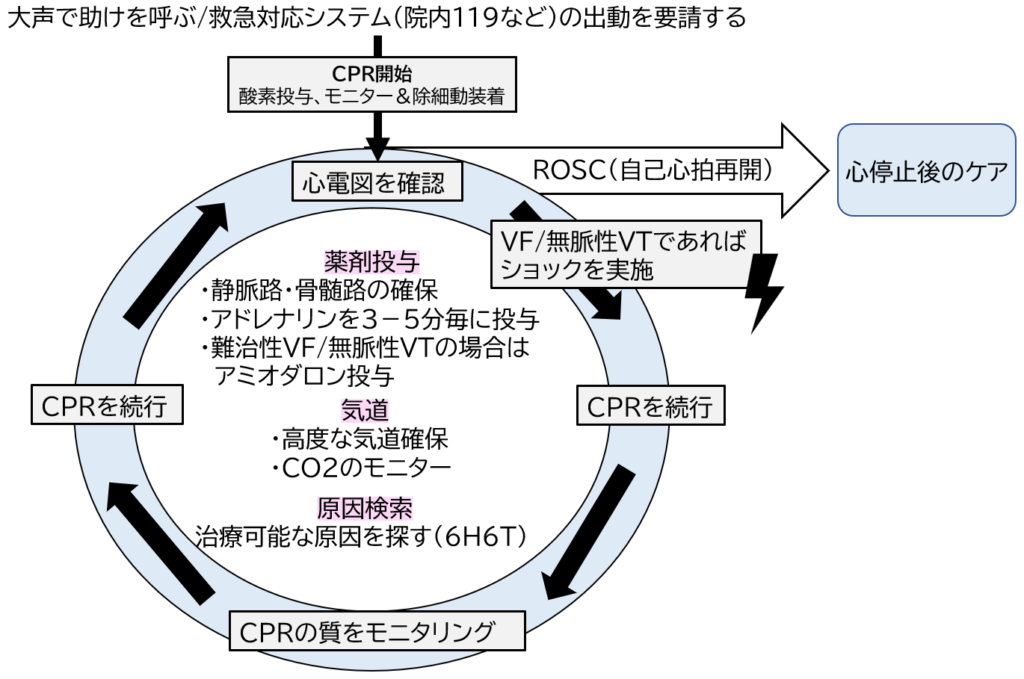
詳しい解説は【もう急変は恐くない:心肺停止(CPA)の対応】看護師必読「実践経験&ACLSアルゴリズムを基に解説」を参照してください。

ACLSの際に使用する薬剤や、ECPR、心拍再開後の治療等についても解説しているのでお勧めです。
ABCDEアプローチ
ABCDEアプローチも救急・急変看護において基本となる知識です。
これは先ほど説明した心肺停止になる前の患者を発見し、蘇生に繋げるための必須知識です。

ここは救急・急変に関わる看護師の腕の見せ所だね。
ABCDEアプローチのABCDEとは、
- Airway:気道
- Breathing:呼吸
- Circulation:循環
- Disability of CNS:中枢神経障害
- Exposure and Environmental control:脱衣と外表・体温
の頭文字です。
ABCとは生体の酸素の流れであり、その流れに沿って観察と蘇生の優先順位が決まっています。
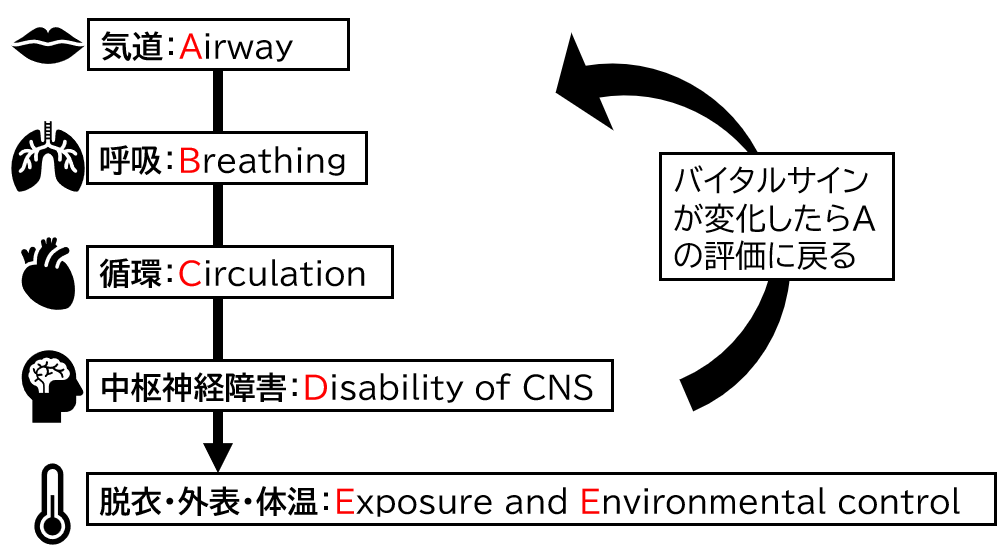
Aに異常があれば、必然的にBもCもDも異常を呈しますし、Bに異常があればCとDに異常を呈します。


ABCに異常があれば頭への酸素、血流が低下して意識障害を呈するよ。
ABCDEアプローチにより評価を行っている際でも、異常があればすぐに対応することが原則です。例えば、A(気道)に異常を認めた場合は速やかに気道確保を行う必要があります。
救急・急変看護について学ぶ際に疾患の勉強から始める人が多くいます。それも間違いではありませんが、蘇生の判断については、どの疾患でも共通であり、すぐに実践で使える知識です。救急・急変に関わるスタッフの基本スキルであるABCDEアプローチを身につけた後で、疾患を関連づけながら学びましょう。

ABCDEアプローチを使用することにより、重症度と緊急度を評価し、蘇生の必要性を判断することができるよ。キーワードは「ABCに異常があれば蘇生を要する」だよ!覚えておこう。
詳しい解説は【急変を見抜く:ABCDEアプローチ】看護師必見「急変対応の基礎を徹底解説」を参照してください。
ショック


急変している患者はショックバイタルのことが多いです。それでは、ショックとはどのような状態でしょうか。
ショックの定義は下記の通りです。

主要臓器に循環障害を来した状態であり、血圧が低下したからショックではないというところがポイントです。
ショックを正しい見極めることができれば、上記のABCDEアプローチの精度が高まり、異常の早期発見、早期治療に繋がります。

看護師が異常を早期発見することは患者の転帰(死亡など)に関わるとの報告があるよ。
ショックを発見するポイントは「5つのバイタルサイン」と「7つの身体所見」です。


上記のポイントを頭に叩き込み、目の前の患者を評価しましょう。各ポイントの詳しい説明は(リンク)を参照してください。
またショックを発見した後は、下記の6つのポイントに沿って行動します。

そして上記のポイントを一連の流れにした図が下記です。
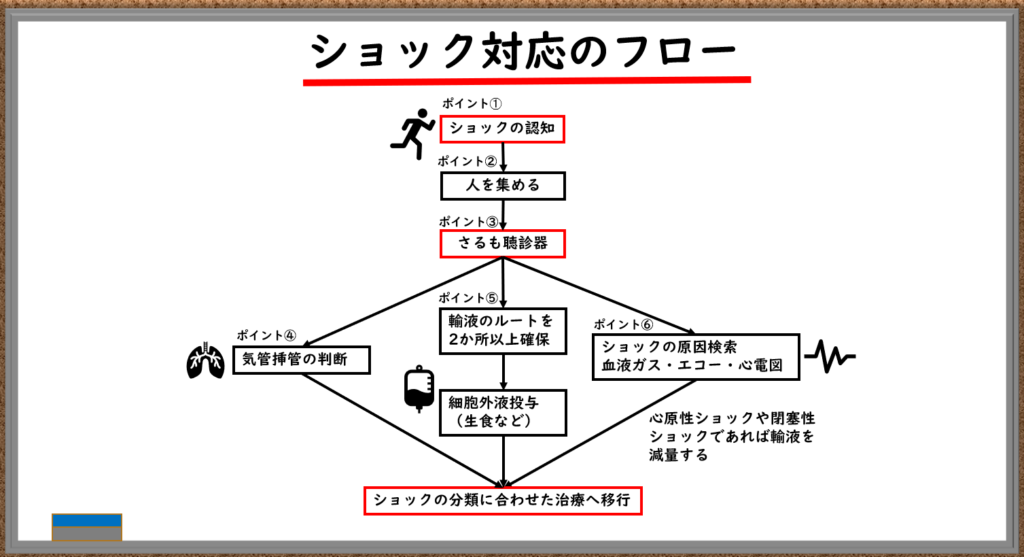
救急・急変対応は、初期対応が大切です。緊急時にも落ち着いて行動できるように、6つのポイントを暗記しておきましょう。
ショックを発見するポイントや、ショックの対応のポイントについて【これでショックは恐くない:前編】看護師必見「ショックの概要・ショックを発見する方法を解説!」や【これでショックは恐くない:後編】看護師必見「ショックの具体的対応・要因毎の治療法を解説!」で詳しく解説しているので良かったら参照してください。
意識障害


意識障害は脳の器質的病変や、循環障害による脳血流の低下によっても引き起こされます。そのため、急変時は意識障害を呈している患者が多くいます。
意識障害の患者を観察する際のポイントは
- 低血糖
- 意識レベル
- 収縮期血圧
- 瞳孔所見
- 身体所見(左右差)
です。
まずは低血糖の否定
意識障害の原因として、低血糖は速やかに検査可能かつ対応も容易に可能です。
低血糖は治療が遅れると低血糖脳症へと進行するリスクがあります。そのため低血糖の否定が第一優先です。
意識レベルはJCSとGCS
意識障害の有無を把握するためには、意識レベルを正確に把握する必要があります。
Japan Coma Scale(JCS)、Glasgow Coma Scale(GCS)を正確に把握して正確に伝えることができるようになりましょう。
下記がJapan Coma Scale(JCS)です。

下記がGlasgow Coma Scale(GCS)です。
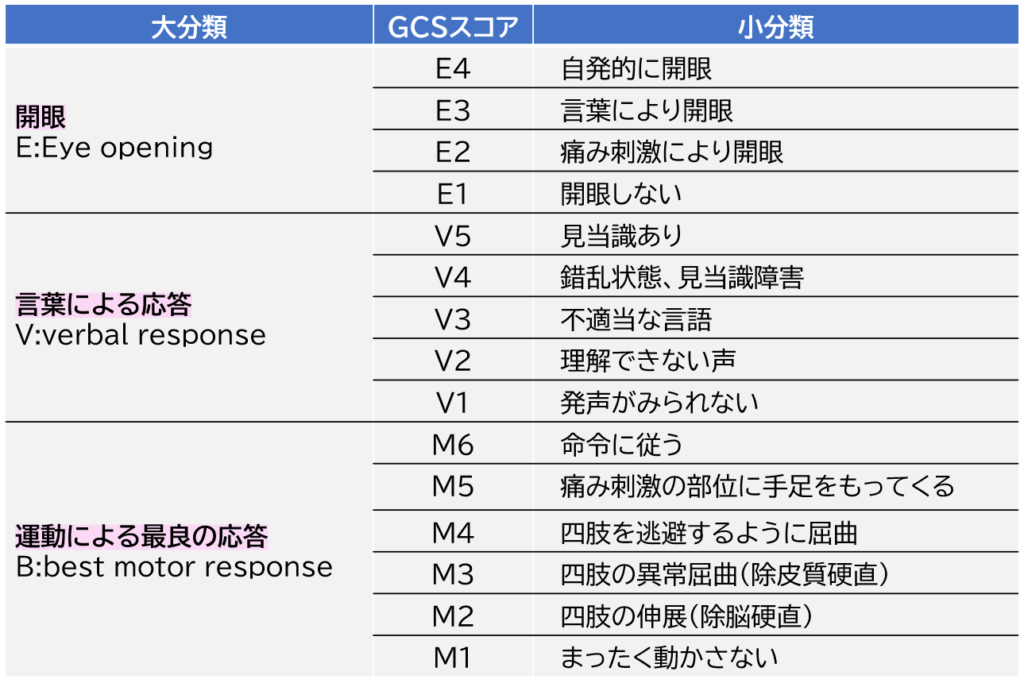
意外と大事!収縮期血圧
意識障害の評価で収縮期血圧は重要な指標です。
収縮期血圧が高く(180mmhg以上)、瞳孔所見の異常(1㎜以上の瞳孔不同もしくは対光反射消失)、突然発症を認める場合は頭蓋内病変の可能性が高いです。
また、収縮期血圧が低くショックバイタルの場合も低循環により意識障害を呈します。
忘れがちな瞳孔所見
意識障害の患者では、ほとんどの場合で瞳孔所見に以下のような異常を認めます。
- 縮瞳
- 散大
- 瞳孔不同
急変時は瞳孔所見も必ず確認するようにしましょう。
身体所見は左右差が大事
意識障害において重要な身体所見として左右差があります。
左右差が生じている場合は脳梗塞や脳出血などの脳卒中の可能性が高いです。四肢麻痺や感覚障害などにおいて左右差を生じるため、必ず確認しましょう。
意識障害について、さらに詳しく知りたい方は【これで意識障害は恐くない:前編】看護師必見「意識障害の対応&観察ポイント」や【これで意識障害は恐くない:後編】看護師必見「AIUEOTIPSを理解しよう」を参照してください。
外傷


次は救急対応として一般的にイメージされるであろう外傷の対応について説明します。外傷の対応は難しいようで、やることは決まっているので基本的な流れを頭に叩き込みましょう。

もちろん外傷対応は奥が深いけど、基本をマスターしてからの応用だよ
外傷対応の全体像は下記の通りです。
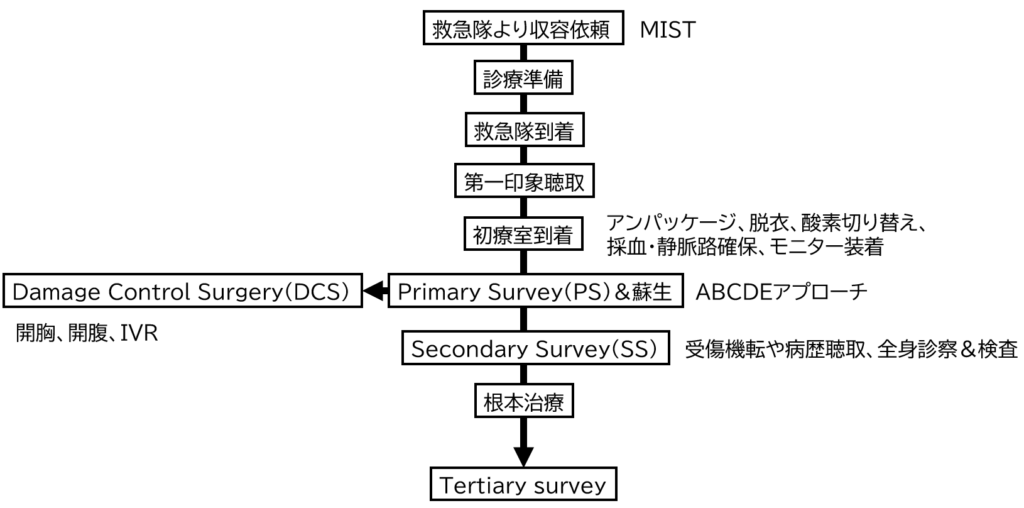
まず、救急科の医師に救急隊からの収容依頼が入ります。収容依頼の内容を基に準備を進めます。
そして救急車が病院に到着すると、病院の入り口から初療室までの間で第一印象聴取を行います。
初療室へ移動したらすぐにアンパッケージを行い、Primary survey (PS)を行います。PSの後はSecondary survey(SS) 、根本治療、tertiary survey と続いて行きます。
外傷対応において覚えておくべきポイントは
- 第一印象聴取
- Primary survey (PS)
- Secondary survey(SS)
です
まずは第一印象聴取!
救急車が到着し、ストレッチャーが降ろされたら、患者の第一印象聴取を開始します。
初療室への移動と同時進行で15秒以内に患者の重症度・緊急度を評価します。
第一印象聴取では下記の順で評価を行います。
- 声を掛ける
- 胸部の動きを見る
- 橈骨動脈を確認
の3つを同時に評価することでA(気道)B(呼吸)C(循環)D(意識)の異常を即座に評価します。
Primary survey (PS)で蘇生の必要性を評価!
Primary survey(PS)とは患者の生理学的異常を特定して蘇生を行います。
Primary survey(PS)ではABCDEに沿って緊急度の判断や処置・検査を行います。前述のABCDEアプローチですね。
この評価の過程で気道閉塞や出血などの異常があれば、速やかに蘇生を行います。また、評価の途中でバイタルサインの変化があった場合はA(気道)に戻って再度評価を行うこともポイントです。
Secondary survey(SS)で根本治療に繋げる!
Secondary survey(SS)では詳細な検索により患者の解剖学的異常を特定して根本治療に繋げます。
頭の先から足の先まで素早く診察し、できるかぎり数多くの損傷部位を診断・評価することが大切です。
合言葉は「head to toe / front to back」です。頭からつま先、前も後ろも詳細に調べて解剖学的な異常を探しましょう。
Primary survey (PS)やSecondary survey(SS)は外傷に関わる医療スタッフの必須知識
Primary survey (PS)もSecondary survey(SS) も、全ては防ぎうる外傷死(preventable trauma death)をなくすためです。医師だけではなく、看護師含め外傷診療に関わるスタッフ全員がPSとSSを理解しておくべきだと考えます。
外傷診療について、さらに詳しく知りたい方は【これで外傷対応は恐くない!】「救急隊の収容依頼からアンパッケージまでの流れを解説」や【これで外傷対応は恐くない!】「外傷診療におけるPrimary survey(PS)とSecondary survey(SS)」を参照してください。
敗血症


敗血症は救急・急変時に遭遇することの多い病態です。
敗血症は重症度や緊急度の判断が難しいと言われていますが、見逃すとあっという間に重症化します。そのため、患者の一番近くにいる看護師が正しい知識を持ち、敗血症の兆候を察知して急変を防ぐことが重要です。
敗血症の定義は以下の通りです。
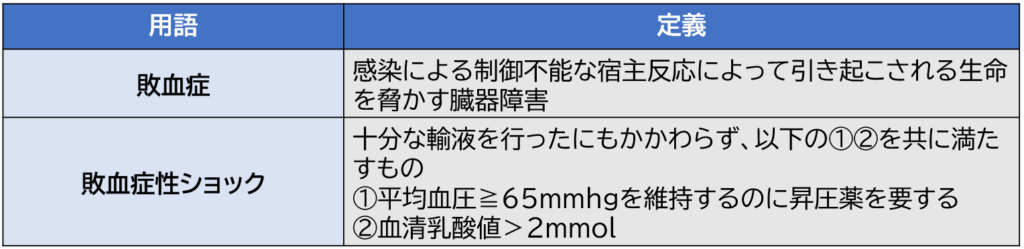
敗血症の定義では、「臓器障害」がキーワードです。
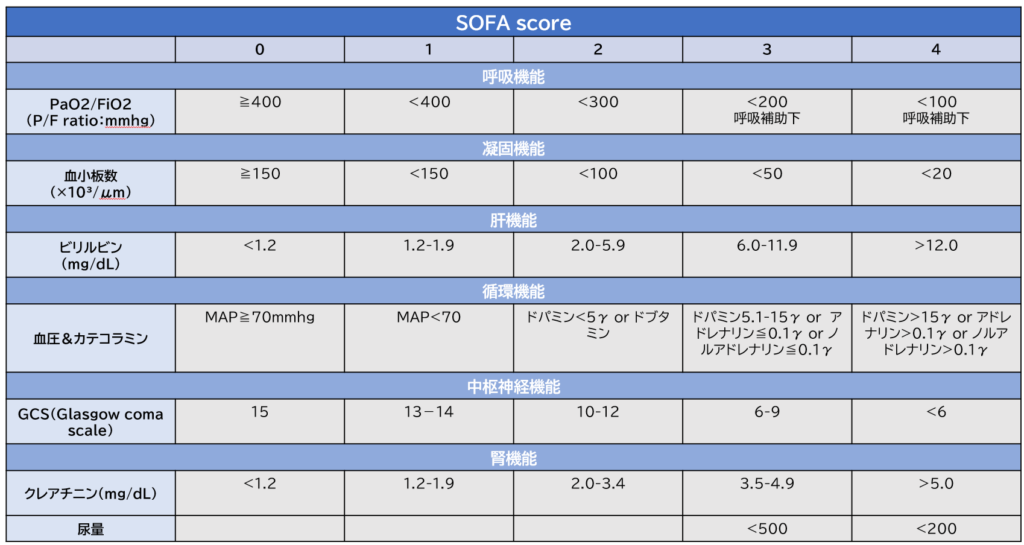
敗血症による臓器障害の指標には以下に示す「qSOFA」と「SOFAscore」があります。救急・急変に関わる看護師は必ず覚えておきましょう。
「qSOFA」を2項目以上を満たすと敗血症の可能性が高いと言われています。
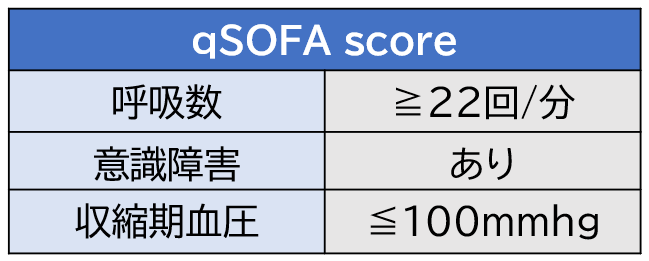
また「SOFA score」では、2点以上の場合に敗血症と判断します。
初期評価としてqSOFAで敗血症の可能性を疑い、敗血症の可能性が高い場合はSOFAscoreにて敗血症かどうかを判断するのが、敗血症を評価する流れです
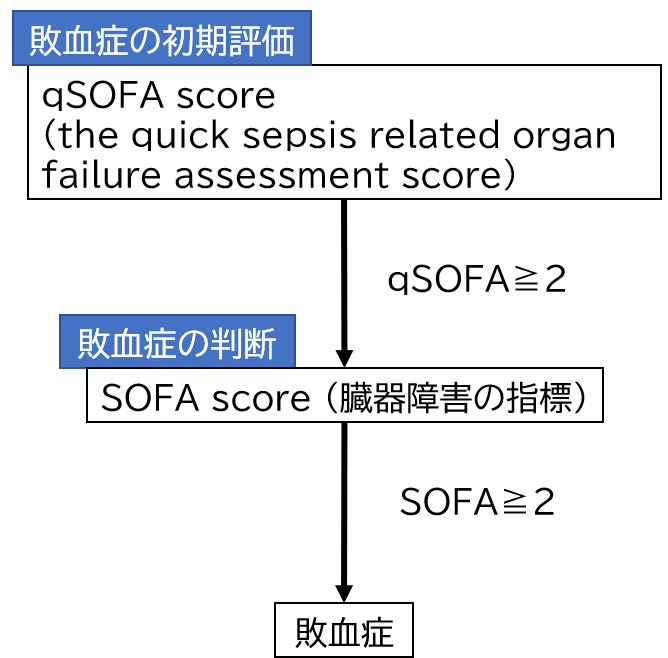
敗血症は、早期発見・早期介入が重症化を防ぐために重要と言われています。そのため初期評価であるqSOFAを活用して敗血症を早期に発見することが重要になります。
今回は敗血症を発見する主なポイントについて解説しました。さらに詳しい内容については【これで敗血症は恐くない:前編】看護師必見「敗血症を発見するポイントを解説!」と【これで敗血症は恐くない:後編】看護師必見「観察ポイント・急変時の対応を解説!」を参照してください。
おまけ:プレホスピタル(病院前診療)
おまけとして、救急で憧れる人の多いプレホスピタル(病院前診療)についても説明します。

気になる人は参照してね
下記がプレホスピタルの主な流れです。
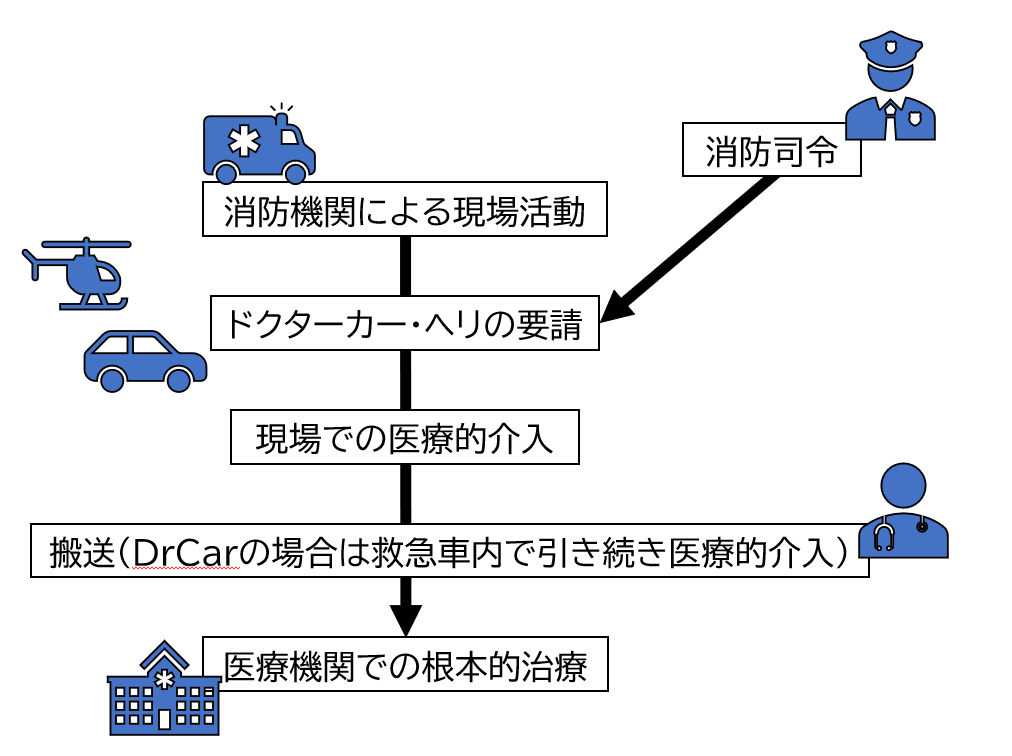
病院前診療は早期の医療介入を目指していますが、何よりも重要なことは早期の根本治療に繋げることです。
プレホスピタルで特有のポイントは
- 限られた時間
- 限られた情報
- 特殊な空間
- 限られた人員・医療資機材
- 搬送医療機関の選定
です。これらのポイントを考慮しながら活動しています。
各ポイントの詳細については【プレホスピタルについて徹底解説】救急看護師必見「ドクターヘリ・ドクターカーのポイントとは?」で解説しているので良かったら参照してください。
まとめ

患者の命を救うためには、異常を早期に発見し、迅速に診療に繋げるとともに、最適な診療環境を整えることが不可欠です。これらは医療チームにおける看護師の重要な役割です。
そしてこれらの役割発揮には、診療に関する正しい知識が不可欠です。「看護師として何をしなければいけないのか」常に目的を頭に置きながら学習を続けましょう!













コメント