Last Updated on 2022年11月13日 by カメさん

こんにちは!救命センターで働く看護師のカメさん(@49_kame)です。

今回は高血糖により意識障害を呈する、糖尿病ケトアシドーシス(DKA)と 高血糖高浸透圧症候群(HHS)について解説するよ。
数ある意識障害の原因の中でも今回は、高血糖に焦点を当てたいと思います。

正直、DKAとHHSって分かりづらいよね。
DKA(糖尿病ケトアシドーシス)
DKAとは?
DKAとはdeiabetic ketoacidosisの略で、糖尿病ケトアシドーシスのことです。
インスリンの絶対的欠乏により代謝失調状態(著明な高血糖など)が生じています。つまり血糖値を下げる働きをするインスリンの分泌不足により、十分に血糖値が下がらず高血糖を生じている状態です。
インスリンが不足して血糖をエネルギー源として利用できないと、身体はエネルギー不足になります。結果として脂肪をエネルギー源として分解することが進みます。DKAでは、脂肪分解によりケトン体の産生が亢進するため、高ケトン血症(ケトーシス)を呈します。
DKAの症状は?
- 血糖値は250mg/dL以上まで上昇します
- 重症の場合は昏睡状態となります
- 高度の脱水となります
- ケトン体の産生によりアシドーシスとなります
なんで脱水になるの?
高血糖になり脱水になる理由は浸透圧利尿が原因です。高血糖では、浸透圧物質(Na,Clなどの電解質、グルコース等)により尿細管内の原尿の浸透圧が上昇しています。これを等張に保つためNaと水の再吸収を減少させます。その結果として利尿作用が現れます。

原尿とは血液が糸球体でろ過された尿のことだよ。高血糖だと、血糖を再吸収しきれなくて原尿の浸透圧が高くなるよ。
DKAに前駆症状はあるの?
急な口渇感により、多飲となります。そして尿がたくさん出るようになり、全身に倦怠感が出ます。また腹痛や嘔気などの消化器症状が出ることがあります。
DKAの誘因は?
DKAはインスリンの不足が原因となります。そのため、Ⅰ型糖尿病の患者がインスリン注射を打たなかった場合などに発症します。
また、感染症等で全身状態が悪くなった場合には、通常通りインスリンを注射していてもインスリンが不足して高血糖となります。
Ⅱ型糖尿病でもDKAになる?
Ⅱ型糖尿病の患者でも清涼飲料水を飲みすぎた場合にDKAとなります。清涼飲料水を1日に何Lも飲むと、大量の糖が摂取されます。結果として、血糖値を下げる働きのある膵臓が対応できずに血糖値が急上昇し、DKAを呈します。DKAはインスリン注射による治療を行っていない患者にも起こりうるため注意が必要です。

ソフトドリンクケトーシスと呼んだりするよ。
HHS(高浸透圧高血糖症候群)
HHSとは?
HHSとはhyperosmolar hyperglycemic syndromeの略で、高浸透圧高血糖症候群のことです。
DKAと異なり、インスリンの絶対的欠乏ではなく相対的作用不足によって生じます。
DKAと同様に著しい高血糖は呈しますが、ケトン体産生やアシドーシスは軽度です。
HHSの病態の中心は、高血糖によって生じた浸透圧利尿による脱水です。
HHSの症状は?
- 血糖値は600mg/dL以上となります
- 著しい高血糖と極度の脱水がしばしば意識障害を引き起こします
- ケトン体の産生は軽度です

HHSの場合は、DKAと違って特異的な前駆症状がないから注意が必要だよ
HHSは、なんでケトン体の産生が軽度なの?
HHSはⅡ型糖尿病の患者に発症することが多いです。Ⅱ型糖尿病の患者はインスリン分泌が保たれているため、DKAと比較して脂肪の分解が少なく、ケトン体の上昇も軽度となります。
HHSの誘因は?
HHSは高齢者に多い状態です。
高齢者が、肺炎や尿路感染症などの感染症、嘔吐・下痢による脱水、手術等によるストレス、脳梗塞や心筋梗塞等をきっかけとして発症することが多いです。
また入院中であれば、高カロリー輸液、ステロイド治療を誘因として発症することもあります。
なんで高齢者に多いの?
高齢者は口渇中枢の機能が低下しています。結果として血漿浸透圧が上昇しても飲水行動を行うことができずにHHSを引き起こしやすいと言われています。他にも食後血糖が上昇しやすい特徴があることや、併存疾患が多いなどの理由が挙げられます。
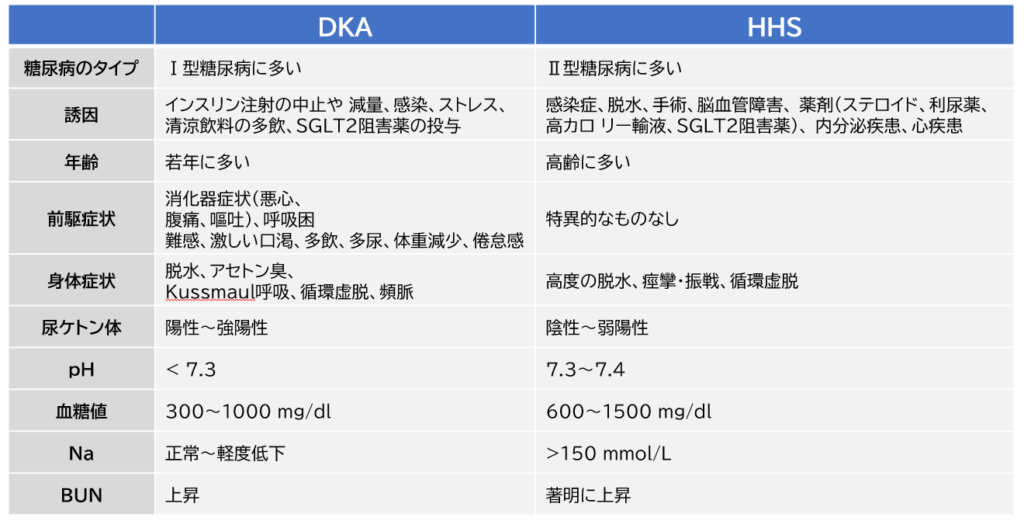
糖尿病ケトアシドーシス(DKA)と 高血糖高浸透圧症候群(HHS)の違いは?
DKAとHHSには下記の違いがあります。

ちなみにDKAは反復性があり、HHSは治療後は血糖コントロールが良好となることが多いよ
DKAもHHSも初期治療は、ほぼ同じ
DKAとHHSに対しては、大量の輸液とインスリンの投与が必要となります。
DKAでは、大量輸液による脱水とショックの改善及びインスリンの投与による高血糖とケトアシドーシスの改善が戦略の中心です。
HHSでは、基本的な戦略はDKAと同じですが、輸液による脱水の改善が最も大切な治療となります。
具体的には、生理食塩水点滴静注(500mL/h)を開始するとともに、速効型インスリンの少量持続静注を開始します。生理食塩水はバイタルサインと尿量を見ながら調整します。
その後は、2時間後毎の血糖チェック・インスリン量の調整や、4~6時間後の血清K確認・K調整などが必要となります。

治療の詳細は所属する施設の医師に必ず確認しよう。
チェック
なんでKのチェックが必要なの?
インスリンには、ブドウ糖と一緒にカリウムを細胞内に取り込ませる作用があります。インスリン静注の開始によってブドウ糖とカリウムが細胞内に移行するため、低K血症を引き起こす可能性があります。DKA・HHSの治療の失敗では、低K血症が多いと言われています。低K血症を予防するためには、頻回の血液ガスfollowを行い、血清Kを4~5mmol/Lに維持する必要があります。
まとめ

DKAもHHSも、細かな違いはありますが初期対応はほとんど同じです。
そのため、高血糖で意識障害の患者に遭遇した場合に看護師が取るべき行動は、バイタルサインを確認した後に医師の指示のもとで輸液とインスリン投与の準備です。
またDKAもHHSも、脱水や感染症により腎臓や肝臓などの臓器に大きな負担がかかり合併症を引き起こす可能性があります。さらに血栓症により脳や腸管や足の動脈が詰まる可能性もあります。随伴する疾患にも留意するようにしましょう。

何はともあれ、まずはABCの安定を重要視しよう。














コメント