Last Updated on 2022年11月13日 by カメさん

こんにちは!救命センターで働く看護師のカメさん(@49_kame)です。
この記事は7~8分程度で読めます。

今回は救急外来における外傷診療の流れを解説します。救急隊の収容依頼から初療室に移動して案パッケージするまでの流れに注目するよ!
この記事を読んで、外傷に関する正しい知識を身に着けましょう。全てはPreventable trauma death(防ぎうる外傷死)の根絶のためです。医師も看護師もチームで協力して治療に臨みましょう。
外傷診療全体の流れを理解しよう
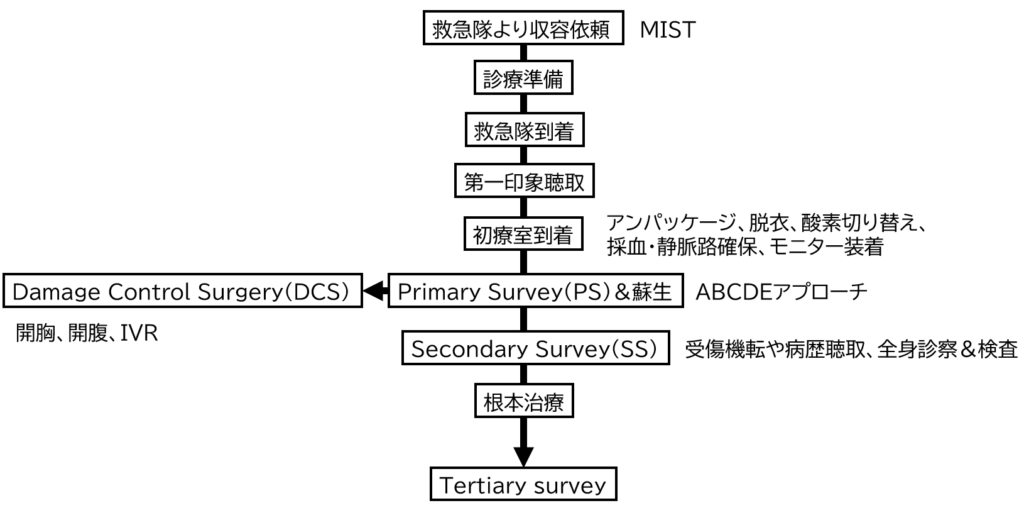
まずは救急科の医師に救急隊からの収容依頼が入ります。収容依頼の内容を基に準備を進めます。
そして救急車が病院に到着すると、病院の入り口から初療室までの間で第一印象聴取を行います。
初療室へ移動したらすぐにアンパッケージを行い、Primary survey (PS)を行います。PSの後はSecondary survey(SS) 、根本治療、tertiary survey と続いて行きます。
・プライマリーサーベイPrimary survey (PS)とは?
生理学的異常を突き止めて蘇生する段階
・セカンダリーサーベイ Secondary survey(SS)とは?
解剖学的な異常を探す段階
・ターシャリーサーベイ tertiary surveyとは?
見落とし損傷や潜在する損傷、急変の原因となる生理学的な変調を探す段階

ポイントは目立つ外傷に捉われず、系統的な対応をすることだよ!
外傷診療のフェーズ毎に解説
救急隊からの収容依頼
救急外来では患者来院前に、救急隊より医師に対して収容依頼が入ります。収容依頼では、患者の状況が簡潔に伝えられています。
収容依頼により救急隊から得た事前の情報をMISTにて整理することが重要です。

医師・看護師・放射線技師等でMISTで整理した情報を共有し重症度・緊急度を協議します。この協議ではX線検査やCTの準備、大量輸血や開胸・開腹、REBOA、TAE等の必要性を検討します。
検討した内容に合わせて人員と環境を調整しましょう。

できればこの時に役割分担を決めておくことが理想だよ。
救急外来では準備をする時間がとても短い!
外傷診療は準備が重要です。しかし救急隊から収容依頼が入り医師と情報共有した上で受け入れ準備を始めるため、5-10分程度しか時間がありません。医師と協力して準備を進めましょう。
救急車到着・第一印象聴取開始
救急車が救命センターの入り口に到着するのを医師・看護師で待ちます。

待っている間に簡単なブリーフィングが出来たら理想だね。
救急車が到着し、ストレッチャーが降ろされたら、患者の第一印象聴取を開始します。
初療室への移動と同時進行で15秒以内に患者の重症度・緊急度を評価します。
以下の①②3つを同時に評価することでA(気道)B(呼吸)C(循環)D(意識)の異常を評価します。
①声を掛ける
「大丈夫ですか?」と声を掛けながら、会話による気道開通の有無(Aの異常)と反応の有無(Dの異常)を確認する。
②胸部の動きを見る
前胸部の動きを見て呼吸が早いか遅いかを大まかに把握する(Bの異常)。
③橈骨動脈を確認
手首を触れながら、脈の速さ強さ、冷汗湿潤の有無を確認する(Cの異常)。
初療室へ移動・初療室のストレッチャーに移る
第一印象聴取をしながら初療室に到着したら、まずは第一印象聴取の結果を大きな声でチームメンバーと共有しましょう。そして救急隊のストレッチャーから病院のストレッチャーに移動します。

救急隊のストレッチャーには患者を固定するベルトがあって、ベッドを移動する時に外すよ。このストレッチャーのベルトを外す時に、間違ってバックボードの体幹固定用のベルトを外しちゃうことがあるから注意してね
病院のストレッチャーに移動したら、アンパッケージ・脱衣・酸素切り替え・モニター装着・採血と静脈路確保・Primary surveyを同時進行で行います。
アンパッケージする
アンパッケージとは診療のために全脊柱固定を解除することです。
外傷患者は受傷起点により脊髄損傷が疑われる場合はバックボードに固定された状態で搬送されます。アンパッケージとはバックボードを解除することです。
全脊柱固定ではバックボードに固定ベルトで患者が固定されています。頭部・体幹・下肢に固定ベルトが装着されておりアンパッケージの際は頭から外します。体幹から外してしまうと、不穏で体動が激しくなってしまった場合に、頭が固定されたままなので、二次的に頸椎を損傷する可能性があるため注意してください。
これがバックボード!


体幹や下肢はベルトで固定されていて、頭部はヘッドイモビライザーで固定されているよ。頸部に救急隊のカラーが装着されているけど、頸損の評価が終わるまでは外さないように注意しよう。
CT撮影及びSSで脊髄損傷の可能性が低いと判断できたら、初療室に戻ってバックボードを除去します。バックボードを外す時は基本的にログロール、骨盤骨折の可能性がある時はログリフトでバックボードを取り除くことが推奨されています。
固定ベルトの金具に注意
CT撮影の際にはバックボードを敷いたままCT台に移動することが多いです。バックボードの固定ベルトは金具で取り付けられています。CTの際に固定ベルトの金具が残っていると金属アーチファクトにより正確な読影ができなくなるため、撮影前に全ての金具が外されているか確認しましょう。
脱衣する
検査や治療の妨げとなるため、すぐに脱衣を行います。
外傷の場合は脊髄損傷の可能性を考慮して臥位のまま診療が進みます。そのため来院後は衣服を裁断することがほとんどです。

衣服を裁断する際は必ず本人に了解を得て、記録にも残そう。私物に関することはトラブルになることが多いからね。
ポイント
脱衣の後は保温を忘れずに!
脱衣の後は、可能な範囲で毛布を掛けるようにしましょう。保温とプライバシー保護の観点からです。低体温は外傷診療において病態を悪化させる要因の1つです。保温と経時的な体温測定を心掛けましょう。
酸素を切り替える
重症外傷の場合は酸素10L/分投与による搬送が推奨されています。そのため、救急隊にて酸素が投与された状態で搬送されることがほとんどです。
来院後は救急隊の酸素ボンベから、院内の酸素に切り替えましょう。

酸素投与されていない場合は酸素投与の必要性を検討することを忘れないようにしよう。
モニター装着
アンパッケージや脱衣など診療の準備と同時進行で、モニター装着を行いましょう。
3誘導の心電図、自動血圧計、SpO2モニターにより呼吸・循環の評価を行います。
上肢は採血や静脈路確保を行うため、自動血圧計は下肢に装着します。また下肢の外傷を確認して健側に装着しましょう。
SpO2モニターの装着位置に注意!
SpO2モニターも下肢に装着することが多いですが、自動血圧計と反対側に装着しましょう。

血圧を測定する度にSpO2が測定できなくなるからね。
採血・静脈路確保
慌ただしい中での作業になります。担当する人は採血・静脈路確保のみに集中しましょう。
また循環不全や高齢者など、静脈路確保が難しい場合は、他の人に依頼するか、医師に骨髄路やシースなど他のデバイスを依頼しましょう。
採血・静脈路確保は失敗しても粘らない!
外傷診療は時間との勝負です。採血や静脈路確保が滞ると、その他の治療や検査にも影響するため、失敗しても粘らず誰かに依頼する柔軟性が重要です。

静脈路でルートを確保できなくても、骨髄針やシースなどの選択肢もあります。早めに誰かに相談するようにしましょう。
Primary survey(PS)
初療室に移動した後で、アンパッケージや脱衣等と並行してPrimary surveyを行い、蘇生すべきポイントを探索します。

PSは基本的には医師が行うけど、PSの結果によって診療の流れが大きく変わるから、PS結果を把握するようにしよう。
まとめ

外傷診療ではとにかくやることが多いです。さらに病態により急速に状況が変わります。
大事なことは基本の流れを抑えることと、人員を集めることです。
看護師として状況を俯瞰し、先を読んだ環境の調整が出来るように心掛けましょう。

どれだけ事前に準備をしても、実際の現場は混乱してしまうね。もし手が空いたら、忘れていることが無いかを確認しよう!
参考・引用文献
- 症例から考える重症外傷診療 あなたならどうする. 救急医学,2020年9月号,第44巻10号,へるす出版.
















コメント